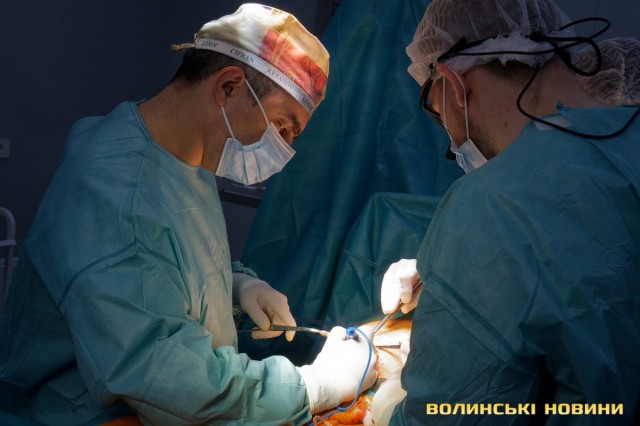
Три людини – три історії: як у Луцьку проводять трансплантації. Репортаж

За п’ять місяців на базі Волинської обласної клінічної лікарні виконали 14 трансплантацій нирки, з яких вісім – від померлого донора, шість – від родинного. Також зробили три трансплантації серця. Колектив відділення трансплантології закладу сподівається, що ще цього року тут вдасться проводити операції з пересадки печінки.
Як розповів Інформаційному агентству Волинські Новини завідувач відділення трансплантології у Волинській обласній клінічній лікарні Михайло Загрійчук, першу операцію з родинної пересадки нирки зробили наприкінці березня.
ОБЛАСНА ЛІКАРНЯ – П’ЯТА В КРАЇНІ ЗА КІЛЬКІСТЮ ТРАНСПЛАНТАЦІЙ
«За даними Міністерства охорони здоров’я України, ми посіли п’яте місце в країні за кількістю зроблених трансплантацій протягом першого півріччя. Враховуючи те, що ми не працювали тут фактично впродовж січня-березня, є всі підстави вважати, що за наступні пів року вийдемо на ще кращі показники», – наголосив Михайло Загрійчук.Колектив відділення трансплантології сподівається, що ще цього року в обласній лікарні стануть можливими операції з пересадки печінки. Також перспективний напрямок – трансплантація підшлункової залози.
«Зараз ми активно обстежуємо людей, хворих на цироз печінки. Наша реанімація почала активно працювати в напрямку отримання донорських органів у законний спосіб. Але якщо для пересадки нирки потрібен один перелік обладнання, то для пересадки печінки – зовсім інший. Дещо потрібно докупити, модернізувати, але це все абсолютно реально. Команда є. Ми розвиваємося. Кроків для цього зроблено дуже багато. Тому все буде», – впевнений завідувач відділення трансплантології.
Серед труднощів, із якими стикається колектив трансплантологів обласної лікарні, – недостатня кількість донорських органів. Це характерно для трансплантаційних центрів у всьому світі.
«Нині ми отримуємо органи лише з реанімації обласної лікарні. А скільки реанімацій на Волині? Якби кожна працювала в напрямку отримання донорських органів, то, звичайно, це в рази збільшило би кількість операцій, а отже, і кількість врятованих життів. Ми намагаємося налагоджувати співпрацю з усіма реанімаціями, але це непростий процес у межах усієї країни. Варто змінювати світогляд анестезіологів, реаніматологів… В обласній лікарні, наприклад, ми щодня контактуємо з відділенням реанімації, разом проводимо обходи, обговорюємо важких пацієнтів. Стимулювати реанімації працювати дуже непросто, але ми йдемо до цього. Міністерство охорони здоров’я видає нормативно-правові акти і накази, які сприяють отриманню та збільшенню кількості донорських органів», – зазначив Михайло Загрійчук.Читати ще: П’ять органів – за кілька днів: у Волинській клінічній лікарні запустили трансплантацію від померлих донорів
МІНІМУМ 250 ВОЛИНЯН ПОТРЕБУЮТЬ ПЕРЕСАДКИ НИРКИ, ДО 150 – ПЕЧІНКИ, БЛИЗЬКО 30 – СЕРЦЯ
За оцінкою завідувача відділення трансплантології обласної лікарні, приблизно 200-250 волинян потребують трансплантації нирки. Передусім це більшість тих, хто перебуває на гемодіалізі.
«Бувають і додіалізні пересадки: коли нирки відмовили, але людина ще не потрапила на діаліз. До речі, додіалізна трансплантація нирки дає кращі результати. Тоді ймовірність ускладнень нижча й орган краще служить», – додав Михайло Загрійчук.
Показ до пересадки печінки – цироз. Із важким цирозом, який може бути показом до негайної трансплантації, живуть понад 100 волинян.
І якщо пацієнт із хронічною хворобою нирок кілька років може прожити на діалізі, то пацієнт із важким цирозом печінки не має стільки часу. За статистикою, зі ста людей із цирозом печінки, які перебувають у листі очікування на трансплантацію, протягом року 60-70 помирають, не дочекавшись операції.Ще орієнтовно 20-30 людей на Волині потребують операції з пересадки серця. Це, зокрема, пацієнти з дилатаційною кардіоміопатією.
ДЛЯ ДЕКОГО ТРАНСПЛАНТАЦІЯ – ЦЕ ЩОСЬ НЕРЕАЛЬНЕ, А ЦЕ РЕАЛЬНО І ЦЕ ТУТ
Виявлення пацієнтів, яким необхідна операція з пересадки нирки, серця чи печінки, із появою трансплантаційного центру в регіоні буде більш активним, сподівається Михайло Загрійчук.
«Ми часто стикаємося з тим, що нефрологи не рекомендують пацієнтам трансплантацію, тому що особисто ніколи з цим не стикалися. Коли нефрологи з обласної лікарні, які вели пацієнта на діалізі протягом року-трьох, побачили його з пересадженою ниркою і з нормальним креатиніном, нормальною сечовиною, коригованими супутніми захворюваннями, їхні погляди кардинально змінилися.
Така ж трансформація відбудеться і з кардіологами. Коли кардіолог із району побачить на своїх двох пацієнта, який лежав у реанімації і помирав, то наступного хворого він відправлятиме напряму до центру трансплантації.
Те саме стосується гастроентерологів і хірургів. Перші лікують пацієнтів із хронічним цирозом, другі – людей з ускладненнями цирозу, як-от кровотеча з варикозно розширених вен стравоходу чи асцит. На жаль, для більшості хірургів із районних центрів пересадка печінки – це щось нереальне, це щось, що практикують тільки за кордоном. А це реально і це тут».БОРОТЬБА ЗА ПЕРЕСАДЖЕНИЙ ОРГАН ТРИВАЄ ЩОДНЯ
Пацієнт, який іде на трансплантацію нирки, зазвичай має не тільки захворювання цих органів. Це одна з найскладніших категорій хворих. І післяопераційний період у кожного протікає по-різному. В середньому термін перебування пацієнта в лікарні після пересадки нирки становить 12-16 діб.
«У пацієнта здебліьшого є основне захворювання (хронічна хвороба нирок) і супутні, наприклад, цукровий діабет, артеріальна гіпертензія, проблеми з щитоподібною чи паращитоподібною залозою. А в медицині один плюс один – дорівнює три, а то й чотири, тому що є ймовірність ускладнення після трансплантації від однієї-другої систем.
Ми маємо справу зі складними пацієнтами. Тому однозначно ускладнення є. Вони скрізь. Їх не потрібно боятися. З ними треба боротися так само, як і з основним захворюванням.
Посттрансплантаційний період у кожного пацієнта протікає по-різному. Наприклад, ми провели родинну трансплантацію – чоловік віддав нирку дружині. Все пройшло наближено до ідеалу і вже наступного дня ми перевели пацієнтів (і донора, і реципієнта) у відділення. Так буває не завжди. Інколи пацієнти змушені перебувати в реанімації по три-шість діб. Буває, що після реанімації переводимо людину у відділення, все гаразд, а на п’яту-шосту добу – якесь ускладнення.
По суті, ми живемо на роботі, тому що не можемо спрогнозувати, як у того чи того пацієнта розвиватиметься ситуація», – прокоментував Михайло Загрійчук.Люди з пересадженими органами стовідсотково живуть краще, ніж на діалізі, з цирозом чи з серцевою недостатністю. Однак боротьба за пересаджений орган триває щодня.
«Якщо пацієнт невчасно прийняв імуносупресивні препарати або не прийняв зовсім, орган може відторгнутися.
Протягом перших трьох місяців після операції пацієнти мінімум раз на тиждень приходять на обстеження та здають аналізи, наприклад, на концентрацію імуносупресивного препарату. Залежно від цього ми збільшуємо або зменшуємо дозу чи взагалі міняємо препарат. Здебільшого через три місяці пацієнти виходять на стандартний режим функціонування пересадженого органа», – додав завідувач відділення трансплантології.
Своєю чергою, людина, яка, наприклад, віддала нирку родичу, не потребує жодної медикаментозної терапії. Завдання трансплантаційної команди – якісно визначити, чи людина може бути донором органа. Це не одноосібне рішення певного спеціаліста, а рішення консиліуму фахівців.
Окрім нирки, жива людина може бути донором частини печінки.
Читати ще: «Наступною після трансплантації нирки у Волинській обласній лікарні мала б стати трансплантація серця», – Михайло Загрійчук
УСЕ ВИРІШУЄ ПРОГРАМА
Будь-яка трансплантація неможлива без роботи трансплант-координатора.
«Міністерство охорони здоров’я створило Єдину державну інформаційну систему трансплантації. Грубо кажучи, це загальний лист очікування, куди вносять всю інформацію, починаючи від ваги пацієнта, тривалості перебування на діалізі до паспортних даних. Якщо йдеться, наприклад, про родинну трансплантацію, я маю підтвердити, що донор і реципієнт – родичі. Програму контролює Український центр трансплант-координації. І саме програма вирішує, що і як ми робимо. Це пілотний проєкт. І обстеження, і забезпечення ліками, імуносупресивними препаратами – для пацієнтів усе безплатно», – пояснила трансплант-координаторка Тетяна Мигалега.Трупна трансплантація – це завжди складно, адже трансплант-координатору потрібно в найкоротший термін завантажити всі дані в програму, викликати реципієнтів, за потреби – спеціалістів з Інституту серця, інституту хірургії та трансплантології імені Олександра Шалімова чи інституту серцево-судинної хірургії імені Миколи Амосова, домовитися з лабораторією про термінове проведення аналізів тощо.
«Реаніматологи встановлюють людині діагноз смерті мозку. Протягом усього дня медики проводять обстеження, роблять купу аналізів, УЗД, ехокардіографію серця тощо, щоб визначити придатність анатомічних матеріалів. Цю документацію я завантажую в програму. Родичі заповнюють офіційну заяву про згоду на вилучення органів. Потім програма їх розподіляє. Реально вирішує все саме програма. Вона за допомогою безлічі даних формує рейтинг реципієнтів. Також до уваги беруть статус екстреності трансплантації. Цей статус ІА часто встановлюють для серця. Тобто якщо не трансплантація, то, на жаль, смерть. Рішення про встановлення статусу екстреності ухвалює консиліум лікарів», – зазначила Тетяна Мигалега.
Не завжди трансплантацію проводять реципієнту, першому в рейтингу. Якщо він не має змоги приїхати чи має показники, неприпустимі для проведення операції, орган віддають наступному в списку.
«Я телефоную людині, а її госпіталізували з пневмонією. Або людина приїхала, однак в неї такий стан, що жоден анестезіолог не візьме її в операційну з таким гемоглобіном чи з високим калієм. Пацієнти часто приїжджають із досить високим рівнем калію в крові, тому ми хочемо, аби нефрологи контролювали це», – додала трансплант-координаторка.
Як наголосила, у випадку трупної трансплантації вони з колегами постійно на роботі протягом трьох діб.«У нас нараховується понад 50 людей, які очікують на трансплантацію. Є пацієнти, які потребують і нирки, і серця. Звісно, на Волині пацієнтів, яким потрібна трансплантація, набагато більше. Але відповідно до закону, пацієнт може перебувати на обліку лише в одному центрі трансплантації», – інформувала Тетяна Мигалега.
ТРИ ЧОЛОВІКИ – ТРИ РІЗНІ ІСТОРІЇ
У чергу на нирку став ще в Херсоні
Сергію – 45 років. Він із Херсона. Близько п’яти років хворіє на пієлонефрит. Останні три з половиною – на гемодіалізі.
Про ураження нирок чоловік дізнався після перенесеного міокардиту. Під час обстеження медики виявили, що в нього високий рівень креатиніну в крові.
25 липня Сергію провели операцію з пересадки нирки від померлого донора. За словами лікарів, нині пересаджена нирка функціонує задовільно.«У чергу на нирку я став ще в Херсоні – відразу, як запрацювала державна програма трансплантації. Місто окупували, лікарі роз’їхалися, а ми з сім’єю переїхали в Чернівці. Коли облаштувалися, постало питання: а що робити далі? Я зателефонував своєму судинному, який зараз у Києві. Він дав мені номер Михайла Степановича (Загрійчука, – ВН).
Близько півтора місяця тому я приїхав до Луцька, здав усі аналізи і став на лист очікування. Згодом мені зателефонували, сказали, що є нирка під мою групу крові. Ми з дружиною зібралися й приїхали в лікарню…
Були невеликі ускладнення, але зараз усе добре», – розповів Сергій.Читати ще: «Не забирайте органи на небеса. Вони потрібні живим», – на Волині побували світила української трансплантології
Лікували від алергії, а виявилося – нирки
Про хворобу нирок 57-річний Олександр дізнався випадково у 2019 році.
«Мене лікували від алергії, а виявилося, що це нирки…
Я з окупованої території, з Лисичанська. Ми переїхали в Бучу 2018 року. Все ходили-ходили до алергологів. Результатів не було. Пізніше знайомий відвів мене в інститут Шалімова. Там мені встановили діагноз. Так я потрапив на діаліз. Два з половиною роки був на ньому…
Діаліз – це дуже некомфортно. Дуже», – пригадав він.На початку повномасштабного вторгнення Олександр евакуювався до Львова, звідки виїхав до Польщі, а згодом – до Італії. За кордоном він мав змогу далі проходити процедуру гемодіалізу.
У чоловіка рідкісна група крові (третя негативна). Жоден із родичів не підійшов йому як донор, тому Олександр сподівався тільки на орган від померлої людини.
«Приїхали з Польщі, здали кров у банку, а через два тижні подзвонили і сказали, що є донор. Я сів у машину й летів зі швидкістю 180 кілометрів на годину. На роздуми не було часу», – зазначив він.Операцію йому провели 6 серпня. Лікарі обіцяють, що скоро відпустять пацієнта з лікарні, адже всі показники – в межах норми.
Найбільше Олександр радіє тому, що нарешті знову мобільний: «Я вільний. Можу пересуватися скрізь, куди мені потрібно. З діалізом це було неможливо».
Боявся, що мамина нирка може не підійти
«Я хворію близько 20 років. Саме з нирками», – зізнався Вадим із Головного, що на Любомльщині. Йому всього 30.
Під час шкільного медогляду в нього виявили білок у сечі.
«Відтоді все й почалося. Мене лікували і в районі, і тут, в області, і в Києві. Останні два з половиною роки я був на гемодіалізі.
Що таке гемодіаліз? Спершу тяжко. Боляче на душі й боляче фізично. Я напрочуд тяжко (душевно тяжко) переносив діаліз. Спочатку це для мене було найгірше, мабуть. Потім звикаєш: пішов – почистився. Але на діалізі в тебе кожна хвилина розписана. З цим жити тяжко», – розповів Вадим.Він віддавна знав про можливість трансплантації нирки. Перебував на листі очікування на пересадку і в Ковелі, і у Львові. Урешті операцію провели близько двох місяців тому в Інституті серця в Києві. Свою нирку йому віддала мама.
«Ми давно думали про пересадку нирки, бо мама підходила мені за групою крові, але відклали цю процедуру через сімейні обставини, – пригадав Вадим. – Коли я був на діалізі, до нас у Любомль зі своєю командою приїхав Михайло Степанович. Ми поговорили. Він сказав: «Приїжджай у Луцьк, в обласну лікарню». Ми з мамою приїхали, здали всі аналізи. Однак у мене були не надто добрі показники, тому я поїхав додому. Через два тижні мені зателефонували…
Операцію проводили у Києві, в Інституті серця, бо у мене був ризик ускладнення через судини серця. Тому для перестраховки нас забрали до Києва. Там ми з мамою провели три тижні: тиждень – на обстеженні до операції і два – після пересадки.
Я був удома. Приїжджав раз на тиждень в обласну здавати аналізи. Так сталося, що підхопив якусь інфекцію. Аналізи трохи погані, тому треба підлікуватися», – поділився своєю історією волинянин.Для повноцінного відновлення після операції мамі Вадима знадобився лише місяць.
«Вона в мене старенька. Зараз уже нормально ходить, хазяйнує… Я боявся, що мамина нирка може не підійти. Але коли провели всі обстеження, зробили всі аналізи, нам сказали, що нічого не загрожуватиме ні маминому життю, ні моєму», – додав чоловік.
Ольга ШЕРШЕНЬ
Фото Олександра ДУРМАНЕНКА
Підписуйтесь на наш Telegram-канал, аби першими дізнаватись найактуальніші новини Волині, України та світу
Як розповів Інформаційному агентству Волинські Новини завідувач відділення трансплантології у Волинській обласній клінічній лікарні Михайло Загрійчук, першу операцію з родинної пересадки нирки зробили наприкінці березня.
ОБЛАСНА ЛІКАРНЯ – П’ЯТА В КРАЇНІ ЗА КІЛЬКІСТЮ ТРАНСПЛАНТАЦІЙ
«За даними Міністерства охорони здоров’я України, ми посіли п’яте місце в країні за кількістю зроблених трансплантацій протягом першого півріччя. Враховуючи те, що ми не працювали тут фактично впродовж січня-березня, є всі підстави вважати, що за наступні пів року вийдемо на ще кращі показники», – наголосив Михайло Загрійчук.Колектив відділення трансплантології сподівається, що ще цього року в обласній лікарні стануть можливими операції з пересадки печінки. Також перспективний напрямок – трансплантація підшлункової залози.
«Зараз ми активно обстежуємо людей, хворих на цироз печінки. Наша реанімація почала активно працювати в напрямку отримання донорських органів у законний спосіб. Але якщо для пересадки нирки потрібен один перелік обладнання, то для пересадки печінки – зовсім інший. Дещо потрібно докупити, модернізувати, але це все абсолютно реально. Команда є. Ми розвиваємося. Кроків для цього зроблено дуже багато. Тому все буде», – впевнений завідувач відділення трансплантології.
Серед труднощів, із якими стикається колектив трансплантологів обласної лікарні, – недостатня кількість донорських органів. Це характерно для трансплантаційних центрів у всьому світі.
«Нині ми отримуємо органи лише з реанімації обласної лікарні. А скільки реанімацій на Волині? Якби кожна працювала в напрямку отримання донорських органів, то, звичайно, це в рази збільшило би кількість операцій, а отже, і кількість врятованих життів. Ми намагаємося налагоджувати співпрацю з усіма реанімаціями, але це непростий процес у межах усієї країни. Варто змінювати світогляд анестезіологів, реаніматологів… В обласній лікарні, наприклад, ми щодня контактуємо з відділенням реанімації, разом проводимо обходи, обговорюємо важких пацієнтів. Стимулювати реанімації працювати дуже непросто, але ми йдемо до цього. Міністерство охорони здоров’я видає нормативно-правові акти і накази, які сприяють отриманню та збільшенню кількості донорських органів», – зазначив Михайло Загрійчук.Читати ще: П’ять органів – за кілька днів: у Волинській клінічній лікарні запустили трансплантацію від померлих донорів
МІНІМУМ 250 ВОЛИНЯН ПОТРЕБУЮТЬ ПЕРЕСАДКИ НИРКИ, ДО 150 – ПЕЧІНКИ, БЛИЗЬКО 30 – СЕРЦЯ
За оцінкою завідувача відділення трансплантології обласної лікарні, приблизно 200-250 волинян потребують трансплантації нирки. Передусім це більшість тих, хто перебуває на гемодіалізі.
«Бувають і додіалізні пересадки: коли нирки відмовили, але людина ще не потрапила на діаліз. До речі, додіалізна трансплантація нирки дає кращі результати. Тоді ймовірність ускладнень нижча й орган краще служить», – додав Михайло Загрійчук.
Показ до пересадки печінки – цироз. Із важким цирозом, який може бути показом до негайної трансплантації, живуть понад 100 волинян.
І якщо пацієнт із хронічною хворобою нирок кілька років може прожити на діалізі, то пацієнт із важким цирозом печінки не має стільки часу. За статистикою, зі ста людей із цирозом печінки, які перебувають у листі очікування на трансплантацію, протягом року 60-70 помирають, не дочекавшись операції.Ще орієнтовно 20-30 людей на Волині потребують операції з пересадки серця. Це, зокрема, пацієнти з дилатаційною кардіоміопатією.
ДЛЯ ДЕКОГО ТРАНСПЛАНТАЦІЯ – ЦЕ ЩОСЬ НЕРЕАЛЬНЕ, А ЦЕ РЕАЛЬНО І ЦЕ ТУТ
Виявлення пацієнтів, яким необхідна операція з пересадки нирки, серця чи печінки, із появою трансплантаційного центру в регіоні буде більш активним, сподівається Михайло Загрійчук.
«Ми часто стикаємося з тим, що нефрологи не рекомендують пацієнтам трансплантацію, тому що особисто ніколи з цим не стикалися. Коли нефрологи з обласної лікарні, які вели пацієнта на діалізі протягом року-трьох, побачили його з пересадженою ниркою і з нормальним креатиніном, нормальною сечовиною, коригованими супутніми захворюваннями, їхні погляди кардинально змінилися.
Така ж трансформація відбудеться і з кардіологами. Коли кардіолог із району побачить на своїх двох пацієнта, який лежав у реанімації і помирав, то наступного хворого він відправлятиме напряму до центру трансплантації.
Те саме стосується гастроентерологів і хірургів. Перші лікують пацієнтів із хронічним цирозом, другі – людей з ускладненнями цирозу, як-от кровотеча з варикозно розширених вен стравоходу чи асцит. На жаль, для більшості хірургів із районних центрів пересадка печінки – це щось нереальне, це щось, що практикують тільки за кордоном. А це реально і це тут».БОРОТЬБА ЗА ПЕРЕСАДЖЕНИЙ ОРГАН ТРИВАЄ ЩОДНЯ
Пацієнт, який іде на трансплантацію нирки, зазвичай має не тільки захворювання цих органів. Це одна з найскладніших категорій хворих. І післяопераційний період у кожного протікає по-різному. В середньому термін перебування пацієнта в лікарні після пересадки нирки становить 12-16 діб.
«У пацієнта здебліьшого є основне захворювання (хронічна хвороба нирок) і супутні, наприклад, цукровий діабет, артеріальна гіпертензія, проблеми з щитоподібною чи паращитоподібною залозою. А в медицині один плюс один – дорівнює три, а то й чотири, тому що є ймовірність ускладнення після трансплантації від однієї-другої систем.
Ми маємо справу зі складними пацієнтами. Тому однозначно ускладнення є. Вони скрізь. Їх не потрібно боятися. З ними треба боротися так само, як і з основним захворюванням.
Посттрансплантаційний період у кожного пацієнта протікає по-різному. Наприклад, ми провели родинну трансплантацію – чоловік віддав нирку дружині. Все пройшло наближено до ідеалу і вже наступного дня ми перевели пацієнтів (і донора, і реципієнта) у відділення. Так буває не завжди. Інколи пацієнти змушені перебувати в реанімації по три-шість діб. Буває, що після реанімації переводимо людину у відділення, все гаразд, а на п’яту-шосту добу – якесь ускладнення.
По суті, ми живемо на роботі, тому що не можемо спрогнозувати, як у того чи того пацієнта розвиватиметься ситуація», – прокоментував Михайло Загрійчук.Люди з пересадженими органами стовідсотково живуть краще, ніж на діалізі, з цирозом чи з серцевою недостатністю. Однак боротьба за пересаджений орган триває щодня.
«Якщо пацієнт невчасно прийняв імуносупресивні препарати або не прийняв зовсім, орган може відторгнутися.
Протягом перших трьох місяців після операції пацієнти мінімум раз на тиждень приходять на обстеження та здають аналізи, наприклад, на концентрацію імуносупресивного препарату. Залежно від цього ми збільшуємо або зменшуємо дозу чи взагалі міняємо препарат. Здебільшого через три місяці пацієнти виходять на стандартний режим функціонування пересадженого органа», – додав завідувач відділення трансплантології.
Своєю чергою, людина, яка, наприклад, віддала нирку родичу, не потребує жодної медикаментозної терапії. Завдання трансплантаційної команди – якісно визначити, чи людина може бути донором органа. Це не одноосібне рішення певного спеціаліста, а рішення консиліуму фахівців.
Окрім нирки, жива людина може бути донором частини печінки.
Читати ще: «Наступною після трансплантації нирки у Волинській обласній лікарні мала б стати трансплантація серця», – Михайло Загрійчук
УСЕ ВИРІШУЄ ПРОГРАМА
Будь-яка трансплантація неможлива без роботи трансплант-координатора.
«Міністерство охорони здоров’я створило Єдину державну інформаційну систему трансплантації. Грубо кажучи, це загальний лист очікування, куди вносять всю інформацію, починаючи від ваги пацієнта, тривалості перебування на діалізі до паспортних даних. Якщо йдеться, наприклад, про родинну трансплантацію, я маю підтвердити, що донор і реципієнт – родичі. Програму контролює Український центр трансплант-координації. І саме програма вирішує, що і як ми робимо. Це пілотний проєкт. І обстеження, і забезпечення ліками, імуносупресивними препаратами – для пацієнтів усе безплатно», – пояснила трансплант-координаторка Тетяна Мигалега.Трупна трансплантація – це завжди складно, адже трансплант-координатору потрібно в найкоротший термін завантажити всі дані в програму, викликати реципієнтів, за потреби – спеціалістів з Інституту серця, інституту хірургії та трансплантології імені Олександра Шалімова чи інституту серцево-судинної хірургії імені Миколи Амосова, домовитися з лабораторією про термінове проведення аналізів тощо.
«Реаніматологи встановлюють людині діагноз смерті мозку. Протягом усього дня медики проводять обстеження, роблять купу аналізів, УЗД, ехокардіографію серця тощо, щоб визначити придатність анатомічних матеріалів. Цю документацію я завантажую в програму. Родичі заповнюють офіційну заяву про згоду на вилучення органів. Потім програма їх розподіляє. Реально вирішує все саме програма. Вона за допомогою безлічі даних формує рейтинг реципієнтів. Також до уваги беруть статус екстреності трансплантації. Цей статус ІА часто встановлюють для серця. Тобто якщо не трансплантація, то, на жаль, смерть. Рішення про встановлення статусу екстреності ухвалює консиліум лікарів», – зазначила Тетяна Мигалега.
Не завжди трансплантацію проводять реципієнту, першому в рейтингу. Якщо він не має змоги приїхати чи має показники, неприпустимі для проведення операції, орган віддають наступному в списку.
«Я телефоную людині, а її госпіталізували з пневмонією. Або людина приїхала, однак в неї такий стан, що жоден анестезіолог не візьме її в операційну з таким гемоглобіном чи з високим калієм. Пацієнти часто приїжджають із досить високим рівнем калію в крові, тому ми хочемо, аби нефрологи контролювали це», – додала трансплант-координаторка.
Як наголосила, у випадку трупної трансплантації вони з колегами постійно на роботі протягом трьох діб.«У нас нараховується понад 50 людей, які очікують на трансплантацію. Є пацієнти, які потребують і нирки, і серця. Звісно, на Волині пацієнтів, яким потрібна трансплантація, набагато більше. Але відповідно до закону, пацієнт може перебувати на обліку лише в одному центрі трансплантації», – інформувала Тетяна Мигалега.
ТРИ ЧОЛОВІКИ – ТРИ РІЗНІ ІСТОРІЇ
У чергу на нирку став ще в Херсоні
Сергію – 45 років. Він із Херсона. Близько п’яти років хворіє на пієлонефрит. Останні три з половиною – на гемодіалізі.
Про ураження нирок чоловік дізнався після перенесеного міокардиту. Під час обстеження медики виявили, що в нього високий рівень креатиніну в крові.
25 липня Сергію провели операцію з пересадки нирки від померлого донора. За словами лікарів, нині пересаджена нирка функціонує задовільно.«У чергу на нирку я став ще в Херсоні – відразу, як запрацювала державна програма трансплантації. Місто окупували, лікарі роз’їхалися, а ми з сім’єю переїхали в Чернівці. Коли облаштувалися, постало питання: а що робити далі? Я зателефонував своєму судинному, який зараз у Києві. Він дав мені номер Михайла Степановича (Загрійчука, – ВН).
Близько півтора місяця тому я приїхав до Луцька, здав усі аналізи і став на лист очікування. Згодом мені зателефонували, сказали, що є нирка під мою групу крові. Ми з дружиною зібралися й приїхали в лікарню…
Були невеликі ускладнення, але зараз усе добре», – розповів Сергій.Читати ще: «Не забирайте органи на небеса. Вони потрібні живим», – на Волині побували світила української трансплантології
Лікували від алергії, а виявилося – нирки
Про хворобу нирок 57-річний Олександр дізнався випадково у 2019 році.
«Мене лікували від алергії, а виявилося, що це нирки…
Я з окупованої території, з Лисичанська. Ми переїхали в Бучу 2018 року. Все ходили-ходили до алергологів. Результатів не було. Пізніше знайомий відвів мене в інститут Шалімова. Там мені встановили діагноз. Так я потрапив на діаліз. Два з половиною роки був на ньому…
Діаліз – це дуже некомфортно. Дуже», – пригадав він.На початку повномасштабного вторгнення Олександр евакуювався до Львова, звідки виїхав до Польщі, а згодом – до Італії. За кордоном він мав змогу далі проходити процедуру гемодіалізу.
У чоловіка рідкісна група крові (третя негативна). Жоден із родичів не підійшов йому як донор, тому Олександр сподівався тільки на орган від померлої людини.
«Приїхали з Польщі, здали кров у банку, а через два тижні подзвонили і сказали, що є донор. Я сів у машину й летів зі швидкістю 180 кілометрів на годину. На роздуми не було часу», – зазначив він.Операцію йому провели 6 серпня. Лікарі обіцяють, що скоро відпустять пацієнта з лікарні, адже всі показники – в межах норми.
Найбільше Олександр радіє тому, що нарешті знову мобільний: «Я вільний. Можу пересуватися скрізь, куди мені потрібно. З діалізом це було неможливо».
Боявся, що мамина нирка може не підійти
«Я хворію близько 20 років. Саме з нирками», – зізнався Вадим із Головного, що на Любомльщині. Йому всього 30.
Під час шкільного медогляду в нього виявили білок у сечі.
«Відтоді все й почалося. Мене лікували і в районі, і тут, в області, і в Києві. Останні два з половиною роки я був на гемодіалізі.
Що таке гемодіаліз? Спершу тяжко. Боляче на душі й боляче фізично. Я напрочуд тяжко (душевно тяжко) переносив діаліз. Спочатку це для мене було найгірше, мабуть. Потім звикаєш: пішов – почистився. Але на діалізі в тебе кожна хвилина розписана. З цим жити тяжко», – розповів Вадим.Він віддавна знав про можливість трансплантації нирки. Перебував на листі очікування на пересадку і в Ковелі, і у Львові. Урешті операцію провели близько двох місяців тому в Інституті серця в Києві. Свою нирку йому віддала мама.
«Ми давно думали про пересадку нирки, бо мама підходила мені за групою крові, але відклали цю процедуру через сімейні обставини, – пригадав Вадим. – Коли я був на діалізі, до нас у Любомль зі своєю командою приїхав Михайло Степанович. Ми поговорили. Він сказав: «Приїжджай у Луцьк, в обласну лікарню». Ми з мамою приїхали, здали всі аналізи. Однак у мене були не надто добрі показники, тому я поїхав додому. Через два тижні мені зателефонували…
Операцію проводили у Києві, в Інституті серця, бо у мене був ризик ускладнення через судини серця. Тому для перестраховки нас забрали до Києва. Там ми з мамою провели три тижні: тиждень – на обстеженні до операції і два – після пересадки.
Я був удома. Приїжджав раз на тиждень в обласну здавати аналізи. Так сталося, що підхопив якусь інфекцію. Аналізи трохи погані, тому треба підлікуватися», – поділився своєю історією волинянин.Для повноцінного відновлення після операції мамі Вадима знадобився лише місяць.
«Вона в мене старенька. Зараз уже нормально ходить, хазяйнує… Я боявся, що мамина нирка може не підійти. Але коли провели всі обстеження, зробили всі аналізи, нам сказали, що нічого не загрожуватиме ні маминому життю, ні моєму», – додав чоловік.
Ольга ШЕРШЕНЬ
Фото Олександра ДУРМАНЕНКА
Знайшли помилку? Виділіть текст і натисніть
Підписуйтесь на наш Telegram-канал, аби першими дізнаватись найактуальніші новини Волині, України та світу

Коментарів: 0
У Польщі вбили українця, який працював на місцевій фермі
Сьогодні 22:02
Сьогодні 22:02
У бою на Донеччині загинув волинянин Сергій Макарчук
Сьогодні 21:26
Сьогодні 21:26
Волинський експосадовець, який за звільнення відсудив у держави понад 800 тисяч, вимагає нової виплати
Сьогодні 21:08
Сьогодні 21:08
На Волині водій пропонував патрульним 1000 гривень хабара
Сьогодні 20:50
Сьогодні 20:50
На Волині шукають зниклого майже три тижні тому пенсіонера
Сьогодні 20:32
Сьогодні 20:32
Прикордонні підрозділи на Волині поповнилися новобранцями
Сьогодні 20:12
Сьогодні 20:12
Бізнесу можуть заборонити перевозити автівки між областями: нардеп пояснив, як це працюватиме
Сьогодні 19:52
Сьогодні 19:52
У Луцьку відкрили Центр життєстійкості «FOX HOUSE»
Сьогодні 19:11
Сьогодні 19:11












































Додати коментар:
УВАГА! Користувач www.volynnews.com має розуміти, що коментування на сайті створені аж ніяк не для політичного піару чи антипіару, зведення особистих рахунків, комерційної реклами, образ, безпідставних звинувачень та інших некоректних і негідних речей. Утім коментарі – це не редакційні матеріали, не мають попередньої модерації, суб’єктивні повідомлення і можуть містити недостовірну інформацію.