«Останнім часом інсульти молодшають», – невролог з Луцька
За статистикою МОЗу останніх років, в Україні щороку інсульт переносить 120-150 тисяч людей. Лише 10% із них повертаються до повноцінного життя. На жаль, почастішали випадки інсультів у молоді.
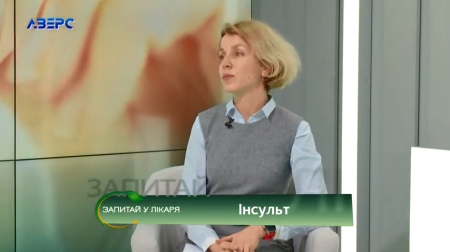
Про те, чим небезпечна ця недуга, хто перебуває у групі ризику, а також про перші симптоми інсульту, як їх розпізнати та як надати першу допомогу людині, в ефірі програми «Запитай у лікаря» телеканалу «Аверс» говорили з неврологом вищої кваліфікаційної категорії, завідувачкою неврологічного відділення Луцької міської клінічної лікарні Ольгою Білецькою.
Поясніть, що таке інсульт, адже багато людей плутають поняття інсульту та інфаркту.
Інсульт – це раптове порушення кровопостачання ділянки головного мозку, яке веде за собою втрату відповідної функції цієї ділянки головного мозку. Ми поділяємо всі інсульти на два великі типи: ішемічні інсульти і крововиливи. Ішемічний інсульт – це коли відбувається порушення кровопостачання по судині до тканини головного мозку внаслідок закупорки цієї судини чимось – або атеросклеротичною бляшкою, або згустком крові, який утворився внаслідок порушення загортальних функцій крові, або емболом – тромбом з порожнини серця. Є низка захворювань серця, які ведуть до утворення тромботичних мас і, відповідно, ці тромби можуть потім потрапляти у велику судину, припиняючи тік крові до ділянки мозку. Ця ділянка перестає працювати, втрачає свою функцію. Це ішемічний інсульт.
Навіть якщо ця бляшка рухалася тілом, а закупорка сталася, інсульт трапляється саме в головному мозку?
Так, це порушення кровопостачання саме судин, які живлять ділянку головного мозку. Другий тип інсульту – це крововилив, коли відбувається розрив судини і кров виливається або в тканину мозку, або навколо мозку під оболонки – субарахноїдальний крововилив, або в шлуночки, всередину головного мозку. Відповідно, лікувальна тактика, прогноз і профілактика будуть дещо різнитися при цих двох типах.
А ось геморальний розрив може бути внаслідок чогось?
Фактично, внаслідок тих самих факторів ризику: високого тиску, вроджених аномалій судин – це аневризми, артеріовенозні моль формації, коли нормальна початково стінка судини за якихось певних обставин чи вроджених, чи набутих потоншується, випинає, стає менш еластичною і може під впливом тиску крові, інших чинників легше розриватися.
Читати ще: «Вестибулярну систему треба тренувати», – невролог з Луцька
Хто найбільше в зоні ризику – молодь, люди старшого віку?
Звичайно, вік є чинником і одним з факторів ризику виникнення будь-якого типу інсульту. Тобто що старший пацієнт, то імовірніше він буде мати інсульт. Останнім часом інсульт молодшає. Ми мали практику і своєму відділенні і ішемічних, і крововиливів у 30-річних пацієнтів, трапляються інсульти навіть в дітей, тому то проблема загальна і не можна думати, що я маю 30-40 років і мене це не стосується, мене це може не зачепити. На жаль, світова статистика така, що кожна четверта людина, якій виповнилося 25 років, впродовж наступних років життя матиме інсульт, переживе чи не переживе його. У країнах Східної Європи, Південної і Центральної Європи, до яких ми належимо, ця статистика ще сумніша. Кожна третя людина у віці 25+ буде мати в будь-який період часу інсульт, який вона переживе або не переживе.
Тобто стать відіграє не таку роль в цьому?
Чоловіча стать – теж один з балів у додаткових факторах ризику, але стверджувати, що жінки не будуть мати інсульту, неправильно. Ми однаково всі в зоні ризику.
Які цифри називає статистика?
Статистика вкрай сумна. За даними МОЗ останніх років, в Україні щороку інсульт переносить 120-150 тисяч людей. Лише 10% цих пацієнтів повертаються до повноцінного життя. Надзвичайно велика летальність. Зокрема лікарняна летальність в умовах хороших стаціонарів, якщо то крововилив, може сягати до 30-40%. Летальність при ішемічних інсультах – 15-18% в хороших українських стаціонарах. Тому це вкрай важливо, вкрай поширено і, на жаль, з важким виходом, от в чому ще проблема наших пацієнтів. Ми мусимо зробити все, щоб не допустити і зробити все в найгостріший період, щоб потім мати ліпший вихід, не тих 10%, які повертаються до повноцінного життя. Хотілось би, щоб це була значно більша кількість людей.
Якими є симптоми інсульту? Це важливо знати, щоб не втратити ні часу, ні можливості повноцінно жити.
Якщо ми говоримо про симптоми інсульту, то, на мою думку, обізнаними мають бути апріорі всі, починаючи від дітей дошкільного віку. Є навчальні програми в Європі, а тепер і в Україні для діток, щоб вони могли розпізнати симптоми хвороби в своїх родичів, у бабусі, дідуся, коли вдома немає мами з татом, які працюють. Тим більше, якщо ми говоримо про доросле свідоме населення.
Основні симптоми інсульту, які мають вас насторожити і змусити далі діяти вкрай швидко, найлегше запам’ятати за абревіатурою МОЗОК. Це гасло всіх судинних неврологів, всіх інтервенційних нейрохірургів, які працюють з хворими на інсульт. Час дорівнює мозку. Чому? Тому що під час ішемічного інсульту за кожну хвилину втраченого часу, який людина проживає в тій хворобі, гине два мільйони клітин. За годину, яку проводить людина в інсульті без допомоги, – 120 мільйонів нейронів, 120 мільйонів клітин. За годину нелікованого ішемічного інсульту мозок старіє приблизно на 3,5-3,7 років.
Абревіатура МОЗОК. М – мовлення. Якщо ми спостерігаємо утруднене мовлення, нерозбірливу вимова, ніби у п’яної людини, людина не може висловитись, не може підібрати відповідне слово, неадекватно відповідає, є мовно-словесна окрошка або взагалі не може висловитися – симптом інсульту. О – очі. Якщо ми маємо раптову втрату зору на одне чи обидва ока, двоїння, випадіння якогось поля зору, пацієнт не бачить справа, зліва – симптом інсульту гострий, раптовий. З – запаморочення, якщо у пацієнта раптово виникає головокружіння, порушення координації, його хитає, несе в якийсь бік – гострий симптом інсульту. О – обличчя. Якщо ми бачимо перекошене обличчя, опущення губи, людина не може усміхнутись, усміхається криво, чого не було до того, – гострий симптом інсульту. К – кінцівка, рука чи нога. Якщо пацієнт не володіє нею, не може підняти, якщо випадає щось з руки – гострий симптом інсульту. МОЗОК – мовлення, очі, запаморочення, обличчя, кінцівка.
Якщо ми бачимо хоч один з цих симптомів, то підозрюємо, що пацієнт може мати інсульт, і це вже ситуація гостра, ургентна. Коли ми бачимо ці симптоми, відлік часу вже пішов. Чому ми рахуємо практично секундоміром далі? Тому що у всьому світі прийнято, що є таке поняття, як терапевтичне вікно в лікуванні інсульту. Ми говоримо зараз про ішемічний інсульт, не про крововилив.
Читати ще: «У здорової дитини не має боліти голова», – дитячий невролог з Луцька
Коли запідозрили інсульт, ми знаємо, що маємо дуже короткий, дуже обмежений часовий проміжок, коли можемо щось кардинально реально зробити для цього пацієнта. Якщо є такі симптоми, потрібно зробити дзвінок в 103, не сімейному лікарю, з яким у вас укладена декларація, не до сусіда, не до подруги, в якої, можливо, щось таке було, не до мами з татом, не до тітки. 103! Невідкладна екстрена медична допомога.
Завдання до приїзду екстреної медичної допомоги. По-перше, коли ви телефонуєте, ідеально було б, щоб ви описали стан пацієнта, симптоми, про які ми поговорили. Коли ви це озвучуєте, фельдшер чи диспетчер, який приймає ваш виклик, класифікує його як можливий інсульт, і це першочергові виклики для бригад екстреної медичної допомоги. Тому до вас машина приїде швидше, ніж на підвищення температури чи тиску. Вказуємо симптоми, описуємо стан пацієнта, обов’язково повідомляємо диспетчеру швидкої допомоги імовірний час початку тих симптомів.
Можливо, коли ми говоримо про час початку симптомів, якщо ці симптоми виникли у вас перед очима, відповідно, ви засікли по годиннику. Якщо ви прийшли
додому і застали людину в такому стані, спробуйте пригадати чи розпитати тих, хто був поряд, коли востаннє бачили пацієнта іншим, здоровим, ходячим, здатним розмовляти. У такій ситуації, коли пацієнта знайшли з симптомами інсульту, часом початку, часом відліку, від якого далі ми рахуємо всі наші дії, вважаємо час останнього візиту, час останнього контакту зі здоровою людиною. Тобто дзвінок на 103, виклик бригади екстреної медичної допомоги.
Поки їде бригада екстреної медичної допомоги, ми не намагаємося застосувати якісь народні методи, пацієнта просто пильнуємо, повертаємо його на бік для того, щоб якщо буде блювання, не було аспірацій рвотних мас. Ми звільняємо дихальні шляхи, розстібаємо комірець сорочки, краватку послаблюємо, не даємо через рот жодних медикаментів, не даємо ні води, ні поїсти. Наші пацієнти з інсультом дуже часто мають порушення ковтання і ця спроба дати йому пігулку, щоб поліпшити стан, призведе до того, що та таблетка опиниться в дихальних шляхах з відповідним погіршенням стану.
Чекаємо приїзду швидкої допомоги, збираючи паралельно медичну документацію, якщо є медичні картки вдома, амбулаторна карта. І, будь ласка, знайдіть медикаменти, які хворий приймав на постійній основі. Коли ви прийдете з ним з бригадою швидкої допомоги в приймальний покій, це полегшить нам збір анамнезу, розуміння тої ситуації і, відповідно, призначення схеми подальшого лікування.Блювання – це також один із симптомів інсульту?
Може бути. Блювання найчастіше супроводжує важкі інсульти. Зазвичай не можна тільки по блюванню сказати, що це геморагічний інсульт чи ішемічний, але при важкому стані, при запамороченні часто виникає блювання. Крововиливи часто супроводжуються блюванням. Щоб це знівелювати, навіть якщо воно буде, щоб це не нашкодило пацієнту, він має дочекатися бригади швидкої допомоги в положенні на боці, не на спині.
Садити людину можна?
Ні, ми пацієнта залишаємо в положенні лежачи, там, де йому безпечно, повертаємо його на бік, розстібаємо, звільняємо дихальні шляхи, нічого не даємо через рот, шукаємо документацію, шукаємо медикаменти, згадуємо, коли востаннє пацієнт говорив, ходив.
Самому можна везти хворого в лікарню чи треба дочекатися екстреної медичної допомоги?
Екстрена медична допомога того рівня, який зараз є, прибуде швидше і надасть транспортування та допомогу в дорозі адекватнішу, аніж ви будете того пацієнта пробувати везти своїм транспортом. Бригада швидкої допомоги транспортує хворих на каталках, з певним кутом припіднятого головного кінця, одночасно медики в дорозі працюють, вимірюючи рівень глюкози, проводячи електрокардіограму. У нас чудово налагоджена зараз співпраця з екстреною медичною допомогою, ми маємо так звану пренотифікацію, у відділенні маємо свій інсульт ний телефон, на який бригади, коли везуть пацієнта в терапевтичному вікні, нас вже попередньо повідомляють, ми вже можемо зібрати якийсь анамнез і готові зустрічати того пацієнта без затримки. Тому швидше для вашого родича буде, якщо це транспортування буде здійснено силами екстреної медичної допомоги.
Що робити, коли ти сам відчуваєш такі симптоми? Скільки часу вони тривають, чи може бути втрата свідомості і як встигнути хоча б когось повідомити, на що потрібно звернути увагу, чи можуть бути якісь такі передвісники, які можуть натякати на те, що може статися невиправне?
Суттєвих передвісників як таких не існує. Якщо пацієнт знає, що він в категорії ризику, що він має артеріальну гіпертензію, некоригований цукровий діабет, атеросклероз, порушення серцевого ритму, якщо він знає, що апріорі може мати ті ускладнення – інсульт, інфаркт тощо, він напевно мусить мати в своєму смартфоні кнопки швидкого виклику на такий випадок – сестри, доньки, мами, тата тощо. Треба домовитися з членами сім’ї: якщо людина набирає якийсь швидкий виклик і не відповідає, значить, там щось сталося, треба діяти, викликати туди швидку допомогу чи їхати самому.
Як таких передвісників немає, можливо, ви маєте на увазі те, що називається в народі передінсультними станами чи транзиторними ішемічними атаками. Не всі порушення мозкового кровообігу виливаються в інсульт. Інсульт – це те, що сталося, ділянка мозку постраждала, зруйнувалася, втратила свою функцію на тривалий час. Бувають минущі порушення мозкового кровообігу, тобто сталась та ж сама закупорка судини тромбом, але організм впорався, та бляшка з током крові пішла далі, проминула звужену ділянку судини, кровотік відновився.
Читати ще: «Не варто намагатися встановити собі діагноз шляхом запиту в GOOGLE», – невролог з Луцька
Але в ту коротку мить, в тих кілька хвилин, поки кровотік був припинений, з’явилися симптоми. Вони можуть бути короткочасними, минущими. Це називається минущі порушення мозкового кровообігу, або транзиторні ішемічні атаки. Якщо це з вами сталося, це величезний червоний прапорець, такий дзвіночок, який змусить вас теж звертатися негайно до лікаря. Можливо, якщо минулося, це не означає, що ви вже викликатимете бригаду екстреної медичної допомоги, але змушені будете звернутися найближчим часом до вашого сімейного лікаря чи до невролога.
Це буде симптом, який вас змусить звернутися до лікаря, тому що навіть якщо симптоматика минулася, ризик повторних подій вже великого інсульту в тому ж судинному басейні надзвичайно великий. До 30-40% таких пацієнтів впродовж наступного місяця будуть мати великий інсульт, особливо без лікування і дообстеження.
Цей стан називають мікроінсультом?
Інсульт не поділяється на мікро і макро, інсульт – це інсульт, сталася катастрофа, ділянка тканини мозку зруйнувалася, втратилась функція. Мікро і макро можна виставити за результатами МРТ, КТ. Якщо воно ще маленьке, лакунарне, то можна
говорити умовно, це не є медичний термін про мікроінсульт. Те, про що ми говоримо, – це транзиторна ішемічна атака, минуще порушення. Тобто симптоми виникли, але кровотік відновився, на щастя, мозок не встиг постраждати остаточно, але потрібно йти до лікаря, тому що це вже дзвіночок. Вам просто пощастило і дай Боже, пощастить наступного разу й не виллється в інсульт, якщо ви вчасно звернетесь по допомогу.
Далі потрапили у лікарню...
Потрапили у лікарню. Наразі в Луцькій міській клінічній лікарні найбільше неврологічне відділення у місті – на 65 ліжок. Зараз у зв’язку з коронавірусом їх кількість скорочено. У нас працюють палати інтенсивної терапії з цілодобовим моніторингом стану пацієнтів, життєво важливих функцій, з централізованою подачею кисню. Але головне не приміщення, а навчений персонал, який вміє і робить в найгострішому періоді інсульту для пацієнта все за європейськими, канадійськими, американськими протоколами. Ми наразі лікуємо інсульти, які потрапляють до нас в терапевтичне вікно, коли ми можемо щось зробити, так, як лікуються у всьому світі.
Доказова медицина говорить про те, що кардинально вплинути на ішемічний інсульт ми можемо в дуже короткий проміжок часу. Жодними примочками, жодними ліками ми кардинально не змінимо ситуацію, доки не заберемо те, що механічно заважає току крові. Уявіть трубу в себе у раковині. Ми спочатку наливаємо туди «Кріт», якісь інші хімікати, які безпосередньо вплинуть на місце засмічення, щоб воно роз’їло і пропустило воду. Абсолютно так само, грубо механістично, але ми діємо при інсульті.
Є зараз єдиний доказовий препарат – альтеплаза «Актилізе». Він є безплатним наразі для наших пацієнтів. Його можна ввести в перші чотири з половиною години з моменту виникнення симптомів. Це збільшує шанс пацієнта на розчинення того тромба, відповідно, збільшує шанс пацієнта на виживання. І що головне – навіть якщо людині не стає суттєво ліпше об’єктивно клінічно в момент введення препарату, є зараз світові дослідження, які свідчать про те, що через три місяці в тих пацієнтів, яким було введено той препарат (процес називається тромболізисом, розчинення тромба), вихід надалі буде ліпший, ніж в тих, кому не провели таку процедуру.
Читати ще: «Сучасна медицина дає можливість бачити проблеми і виявляти їх досить вчасно», – нейрохірург з Луцька
Можливість проведення тромболітичної терапії в нас є, ми це робимо, нарощуючи темпи. Звісно, це ще не те, що нам хотілося б робити за об’ємами. Проблема в тому, що у світі кількість тромболізисів в загальному числі інсульту – це 15% таких пацієнтів. У нас по країні це взагалі 0,2-0,5%, в хороших клініках – до 1%. Ми цього місяця вже провели сім тромболізисів.
Враховуючи кількість пролікованих у нас інсультів, важко робити якісь висновки в таких коротких проміжках, але ми говоримо, що вже виходимо на 1% тромболізису, а з часом намагатимемося дійти до європейських цифр. Це робить кожен ургентний невролог, кожен ординатор нашого відділення.
Хотілось би почути про профілактику та фактори ризику, на що звертати увагу, чи важливу роль відіграє харчування, чи є хвороби, які провокують інсульти.
Інсульт – це кінцева точка дуже багатьох захворювань. Тобто він не береться нізвідки, не береться в апріорі здорової людини. До того, щоб у вас виник інсульт, ви мусите мати певний перелік хвороб чи певний перелік станів. Усі фактори ризику можемо поділити умовно: ті, на які ми можемо вплинути, і ті, на які не можемо.
Ми не можемо вплинути на вік. Кожен наступний рік додає нам шансів мати інсульт. Ми не можемо вплинути на стать. Можемо вплинути на деякі наші життєві звички. Куріння – катастрофа в Україні, це фактор, який провокує атеросклероз, утворення бляшок в просвіті судин, які в результаті призводять до того ж перекривання судин і до ішемічного інсульту. Вживання алкоголю асоціюється з підвищенням тиску, розривом судин і з підвищеним рівнем крововиливів у таких пацієнтів.
Харчування – стандартне для всіх серцево-судинних захворювань. Ми говоримо про середземноморську дієту з обмеженням тваринних жирів та віддаванням переваги поліненасиченим жирним кислотам, обмеження вживання солі до двох грамів у всіх стравах впродовж дня і достатній об’єм рідини, випитої впродовж доби для того, щоб забезпечити плинність крові.
Щодо тих хвороб, які можуть призвести до інсульту, то артеріальна гіпертензія – фактор №1. Чомусь так складається, що багато пацієнтів отримують гіпотензивні ліки, приймають ніби препарати від тиску. Коли починаєш розбиратися, з’ясовується, що застосовують їх нерегулярно, приймаючи багато років поспіль, не звертаються повторно до своїх сімейних лікарів, до кардіологів для коригування дози, для заміни препарату. Бувають ситуації, коли вони приймають неадекватну дозу, неадекватну кратність прийому препарату і, відповідно, багато пацієнтів з підвищеним тиском.
Читати ще: Золоті руки лікаря + сучасне обладнання = здорова дитина: формула успіху волинських хірургів
Нормальний тиск – 130 на 80. Якщо ви в себе вдома у звичних умовах кілька разів поспіль вимірюєте тиск, вищий за 130 на 80, будь ласка, підіть до сімейного лікаря і підберіть адекватну щоденну терапію для лікування того стану і дотримуйтесь рекомендацій з періодичним подальшим контролем.
Вищий рівень – порушення жирового обміну. Атеросклероз – це не тільки те, що ми їмо, коли говоримо про дієту. Є генетичні фактори ризику, утворення холестерину, інших жирів, які формують разом з холестерином атеросклеротичні бляшки. Якщо члени вашої родини мали серцево-судинні захворювання, ви, найімовірніше, генетично маєте схильність або до артеріальної гіпертензії, або до атеросклерозу. Підіть до сімейного лікаря, здайте ліпідограму – це аналіз крові на рівень холестерину, ліпопротеїдів,жирів різних фракцій. Сімейний лікар зможе дати вам рекомендації щодо дієти. Якщо дієта не спрацює, щодо медикаментозного лікування.
Далі – захворювання серця, особливо хочу зупинитися на миготливих аритміях, на фібриляціях передсердь. Чомусь багато пацієнтів, навіть апріорі з рекомендаціями кардіологів, є в групі ризику. Фібриляція передсердь, миготлива аритмія збільшують ризик інсульту в п’ять разів порівняно з тими людьми, які їх не мають. Тому що коли серце скорочується неритмічно, маємо гемодинамічні порушення руху крові в його порожнинах з утворенням тромбів і, відповідно, з виходом тих тромбів у великі судини. Передусім – в судини головного мозку.
Якщо у вас є відчуття неправильного серцебиття, перебоїв у роботі серця – постійних чи періодичних нападоподібних, зверніться до вашого сімейного лікаря, зробіть кардіограму, за потреби поставте холтер – це добове моніторування ЕКГ, зафіксуйте ту аритмію і підберіть лікування. На сучасному етапі є кілька препаратів, які навіть не потребують якогось лабораторного контролю, але які ви будете приймати щодня і це знизить ризик повторних інсультів на 60-70%.
Підібравши адекватну профілактичну терапію на першому етапі в сімейного лікаря, абсолютно ймовірно знизити ризик інсульту, інфаркту чи іншої серцево-судинної катастрофи від 50 до 80%. Я думаю, що це суттєві цифри. Наше населення чомусь завжди розуміє дуже цифри і ціни, оскільки ми живемо в таких умовах. Здається, важко піти купити щось з хороших гіпотензивних препаратів, не завжди можливо купити препарати для розрідження крові, бо це здається дорого, якщо препарат коштує 800-900 гривень. Якщо ми розділимо цю упаковку на день і будемо розуміти, що нам для профілактики на день треба 100 гривень, а якщо станеться катастрофа і день реабілітації в приватному реабілітаційному центрі буде коштувати 3-4 тисячі гривень, хіба це співмірні цифри?
Чи збільшився до вас потік пацієнтів з інсультами під час пандемії?
Так. Ще під час першої хвилі було показано, що COVID сприяє гіперкоагуляції, тобто підвищеній загортальній здатності крові з тромбоутвореннями будь-де. Не стали винятком і судини, що кровопостачають головний мозок. Тому кількість постковідних ішемічних інсультів збільшилася. Ми мали практику в нашому відділенні після першої хвилі, коли з восьми пацієнтів у палаті інтенсивної терапії було п’ять постковідних ішемічних інсультів.
Це ми говоримо тільки про ішемічні інсульти. А наше відділення спеціалізується на лікуванні всіх невідкладних гострих неврологічних станів. Ми мали постковідні невропатії, тобто ураження периферичних нервів, артропатії, міопатії тощо. І, звичайно, є амбулаторний потік постковідних пацієнтів, коли лавиноподібно наросли тривожні, панічні, емоційні розлади, розлади сну. Я думаю, що ця хвиля накриє неврологів амбулаторних, сімейних лікарів, вона вже починає нас накривати, це ще буде розтягнуто, на жаль, в часі.
Що порадите тим, хто переніс COVID, та й тим, хто не хворів? Як часто потрібно відвідувати невропатолога?
Пострадянська установка, що потрібно лягти двічі на рік в лікарню і прокапатись для профілактики – міф. Капання не рятує і не профілактує. Профілактують контроль тиску, атеросклерозу, контроль серцевого ритму, уникнення шкідливих звичок і адекватне фізичне навантаження. Ми говоримо про 150 хвилин впродовж тижня активного аеробного навантаження. Ось це профілактика, все решта – це профанація.
Якихось чітких термінів немає. Ми говоримо зараз про ранню реабілітацію тих пацієнтів, які перенесли інсульти. Вона починається в нас відразу ще в палаті інтенсивної терапії. У нас є прекрасні реабілітологи, фізичні терапевти, ерготерапевти, які працюють з нашими пацієнтами. Далі та реабілітація має бути якомога активніша і якомога триваліша. Перші три-чотири місяці це має бути безперервний процес реабілітації в стаціонарі, удома, в реабілітаційному центрі з поверненням знову в стаціонар.
А відвідування лікаря після інсульту – раз на три місяці перші пів року ми маємо проконтролювати ту ж саму ліпідограму, печінкові, ниркові показники, раз на шість місяців проконтролювати УЗД судин, подивитися, в якому стані атеросклеротичний процес, в якому стані тромботичний процес. Далі якихось чітких часових проміжків немає, все залежить індивідуально від стану пацієнта, від його факторів ризику.
Основний меседж – ми готові надавати невідкладну допомогу, ми її надаємо, ми маємо чим надати цю допомогу. Тромболізис, тромб-екстракція – вкрай дорогі для держави і для нашої лікарні методи, вони є безплатними для пацієнтів. Єдине, про що ми просимо, – приїдьте вчасно, в терапевтичне вікно, приїдьте в чотири з половиною години з моменту виникнення тих п’яти симптомів, про які ми говорили, і ми зможемо щось кардинально зробити для вас.
Підписуйтесь на наш Telegram-канал, аби першими дізнаватись найактуальніші новини Волині, України та світу
Про те, чим небезпечна ця недуга, хто перебуває у групі ризику, а також про перші симптоми інсульту, як їх розпізнати та як надати першу допомогу людині, в ефірі програми «Запитай у лікаря» телеканалу «Аверс» говорили з неврологом вищої кваліфікаційної категорії, завідувачкою неврологічного відділення Луцької міської клінічної лікарні Ольгою Білецькою.
Поясніть, що таке інсульт, адже багато людей плутають поняття інсульту та інфаркту.
Інсульт – це раптове порушення кровопостачання ділянки головного мозку, яке веде за собою втрату відповідної функції цієї ділянки головного мозку. Ми поділяємо всі інсульти на два великі типи: ішемічні інсульти і крововиливи. Ішемічний інсульт – це коли відбувається порушення кровопостачання по судині до тканини головного мозку внаслідок закупорки цієї судини чимось – або атеросклеротичною бляшкою, або згустком крові, який утворився внаслідок порушення загортальних функцій крові, або емболом – тромбом з порожнини серця. Є низка захворювань серця, які ведуть до утворення тромботичних мас і, відповідно, ці тромби можуть потім потрапляти у велику судину, припиняючи тік крові до ділянки мозку. Ця ділянка перестає працювати, втрачає свою функцію. Це ішемічний інсульт.
Навіть якщо ця бляшка рухалася тілом, а закупорка сталася, інсульт трапляється саме в головному мозку?
Так, це порушення кровопостачання саме судин, які живлять ділянку головного мозку. Другий тип інсульту – це крововилив, коли відбувається розрив судини і кров виливається або в тканину мозку, або навколо мозку під оболонки – субарахноїдальний крововилив, або в шлуночки, всередину головного мозку. Відповідно, лікувальна тактика, прогноз і профілактика будуть дещо різнитися при цих двох типах.
А ось геморальний розрив може бути внаслідок чогось?
Фактично, внаслідок тих самих факторів ризику: високого тиску, вроджених аномалій судин – це аневризми, артеріовенозні моль формації, коли нормальна початково стінка судини за якихось певних обставин чи вроджених, чи набутих потоншується, випинає, стає менш еластичною і може під впливом тиску крові, інших чинників легше розриватися.
Читати ще: «Вестибулярну систему треба тренувати», – невролог з Луцька
Хто найбільше в зоні ризику – молодь, люди старшого віку?
Звичайно, вік є чинником і одним з факторів ризику виникнення будь-якого типу інсульту. Тобто що старший пацієнт, то імовірніше він буде мати інсульт. Останнім часом інсульт молодшає. Ми мали практику і своєму відділенні і ішемічних, і крововиливів у 30-річних пацієнтів, трапляються інсульти навіть в дітей, тому то проблема загальна і не можна думати, що я маю 30-40 років і мене це не стосується, мене це може не зачепити. На жаль, світова статистика така, що кожна четверта людина, якій виповнилося 25 років, впродовж наступних років життя матиме інсульт, переживе чи не переживе його. У країнах Східної Європи, Південної і Центральної Європи, до яких ми належимо, ця статистика ще сумніша. Кожна третя людина у віці 25+ буде мати в будь-який період часу інсульт, який вона переживе або не переживе.
Тобто стать відіграє не таку роль в цьому?
Чоловіча стать – теж один з балів у додаткових факторах ризику, але стверджувати, що жінки не будуть мати інсульту, неправильно. Ми однаково всі в зоні ризику.
Які цифри називає статистика?
Статистика вкрай сумна. За даними МОЗ останніх років, в Україні щороку інсульт переносить 120-150 тисяч людей. Лише 10% цих пацієнтів повертаються до повноцінного життя. Надзвичайно велика летальність. Зокрема лікарняна летальність в умовах хороших стаціонарів, якщо то крововилив, може сягати до 30-40%. Летальність при ішемічних інсультах – 15-18% в хороших українських стаціонарах. Тому це вкрай важливо, вкрай поширено і, на жаль, з важким виходом, от в чому ще проблема наших пацієнтів. Ми мусимо зробити все, щоб не допустити і зробити все в найгостріший період, щоб потім мати ліпший вихід, не тих 10%, які повертаються до повноцінного життя. Хотілось би, щоб це була значно більша кількість людей.
Якими є симптоми інсульту? Це важливо знати, щоб не втратити ні часу, ні можливості повноцінно жити.
Якщо ми говоримо про симптоми інсульту, то, на мою думку, обізнаними мають бути апріорі всі, починаючи від дітей дошкільного віку. Є навчальні програми в Європі, а тепер і в Україні для діток, щоб вони могли розпізнати симптоми хвороби в своїх родичів, у бабусі, дідуся, коли вдома немає мами з татом, які працюють. Тим більше, якщо ми говоримо про доросле свідоме населення.
Основні симптоми інсульту, які мають вас насторожити і змусити далі діяти вкрай швидко, найлегше запам’ятати за абревіатурою МОЗОК. Це гасло всіх судинних неврологів, всіх інтервенційних нейрохірургів, які працюють з хворими на інсульт. Час дорівнює мозку. Чому? Тому що під час ішемічного інсульту за кожну хвилину втраченого часу, який людина проживає в тій хворобі, гине два мільйони клітин. За годину, яку проводить людина в інсульті без допомоги, – 120 мільйонів нейронів, 120 мільйонів клітин. За годину нелікованого ішемічного інсульту мозок старіє приблизно на 3,5-3,7 років.
Абревіатура МОЗОК. М – мовлення. Якщо ми спостерігаємо утруднене мовлення, нерозбірливу вимова, ніби у п’яної людини, людина не може висловитись, не може підібрати відповідне слово, неадекватно відповідає, є мовно-словесна окрошка або взагалі не може висловитися – симптом інсульту. О – очі. Якщо ми маємо раптову втрату зору на одне чи обидва ока, двоїння, випадіння якогось поля зору, пацієнт не бачить справа, зліва – симптом інсульту гострий, раптовий. З – запаморочення, якщо у пацієнта раптово виникає головокружіння, порушення координації, його хитає, несе в якийсь бік – гострий симптом інсульту. О – обличчя. Якщо ми бачимо перекошене обличчя, опущення губи, людина не може усміхнутись, усміхається криво, чого не було до того, – гострий симптом інсульту. К – кінцівка, рука чи нога. Якщо пацієнт не володіє нею, не може підняти, якщо випадає щось з руки – гострий симптом інсульту. МОЗОК – мовлення, очі, запаморочення, обличчя, кінцівка.
Якщо ми бачимо хоч один з цих симптомів, то підозрюємо, що пацієнт може мати інсульт, і це вже ситуація гостра, ургентна. Коли ми бачимо ці симптоми, відлік часу вже пішов. Чому ми рахуємо практично секундоміром далі? Тому що у всьому світі прийнято, що є таке поняття, як терапевтичне вікно в лікуванні інсульту. Ми говоримо зараз про ішемічний інсульт, не про крововилив.
Читати ще: «У здорової дитини не має боліти голова», – дитячий невролог з Луцька
Коли запідозрили інсульт, ми знаємо, що маємо дуже короткий, дуже обмежений часовий проміжок, коли можемо щось кардинально реально зробити для цього пацієнта. Якщо є такі симптоми, потрібно зробити дзвінок в 103, не сімейному лікарю, з яким у вас укладена декларація, не до сусіда, не до подруги, в якої, можливо, щось таке було, не до мами з татом, не до тітки. 103! Невідкладна екстрена медична допомога.
Завдання до приїзду екстреної медичної допомоги. По-перше, коли ви телефонуєте, ідеально було б, щоб ви описали стан пацієнта, симптоми, про які ми поговорили. Коли ви це озвучуєте, фельдшер чи диспетчер, який приймає ваш виклик, класифікує його як можливий інсульт, і це першочергові виклики для бригад екстреної медичної допомоги. Тому до вас машина приїде швидше, ніж на підвищення температури чи тиску. Вказуємо симптоми, описуємо стан пацієнта, обов’язково повідомляємо диспетчеру швидкої допомоги імовірний час початку тих симптомів.
Можливо, коли ми говоримо про час початку симптомів, якщо ці симптоми виникли у вас перед очима, відповідно, ви засікли по годиннику. Якщо ви прийшли
додому і застали людину в такому стані, спробуйте пригадати чи розпитати тих, хто був поряд, коли востаннє бачили пацієнта іншим, здоровим, ходячим, здатним розмовляти. У такій ситуації, коли пацієнта знайшли з симптомами інсульту, часом початку, часом відліку, від якого далі ми рахуємо всі наші дії, вважаємо час останнього візиту, час останнього контакту зі здоровою людиною. Тобто дзвінок на 103, виклик бригади екстреної медичної допомоги.
Поки їде бригада екстреної медичної допомоги, ми не намагаємося застосувати якісь народні методи, пацієнта просто пильнуємо, повертаємо його на бік для того, щоб якщо буде блювання, не було аспірацій рвотних мас. Ми звільняємо дихальні шляхи, розстібаємо комірець сорочки, краватку послаблюємо, не даємо через рот жодних медикаментів, не даємо ні води, ні поїсти. Наші пацієнти з інсультом дуже часто мають порушення ковтання і ця спроба дати йому пігулку, щоб поліпшити стан, призведе до того, що та таблетка опиниться в дихальних шляхах з відповідним погіршенням стану.
Чекаємо приїзду швидкої допомоги, збираючи паралельно медичну документацію, якщо є медичні картки вдома, амбулаторна карта. І, будь ласка, знайдіть медикаменти, які хворий приймав на постійній основі. Коли ви прийдете з ним з бригадою швидкої допомоги в приймальний покій, це полегшить нам збір анамнезу, розуміння тої ситуації і, відповідно, призначення схеми подальшого лікування.Блювання – це також один із симптомів інсульту?
Може бути. Блювання найчастіше супроводжує важкі інсульти. Зазвичай не можна тільки по блюванню сказати, що це геморагічний інсульт чи ішемічний, але при важкому стані, при запамороченні часто виникає блювання. Крововиливи часто супроводжуються блюванням. Щоб це знівелювати, навіть якщо воно буде, щоб це не нашкодило пацієнту, він має дочекатися бригади швидкої допомоги в положенні на боці, не на спині.
Садити людину можна?
Ні, ми пацієнта залишаємо в положенні лежачи, там, де йому безпечно, повертаємо його на бік, розстібаємо, звільняємо дихальні шляхи, нічого не даємо через рот, шукаємо документацію, шукаємо медикаменти, згадуємо, коли востаннє пацієнт говорив, ходив.
Самому можна везти хворого в лікарню чи треба дочекатися екстреної медичної допомоги?
Екстрена медична допомога того рівня, який зараз є, прибуде швидше і надасть транспортування та допомогу в дорозі адекватнішу, аніж ви будете того пацієнта пробувати везти своїм транспортом. Бригада швидкої допомоги транспортує хворих на каталках, з певним кутом припіднятого головного кінця, одночасно медики в дорозі працюють, вимірюючи рівень глюкози, проводячи електрокардіограму. У нас чудово налагоджена зараз співпраця з екстреною медичною допомогою, ми маємо так звану пренотифікацію, у відділенні маємо свій інсульт ний телефон, на який бригади, коли везуть пацієнта в терапевтичному вікні, нас вже попередньо повідомляють, ми вже можемо зібрати якийсь анамнез і готові зустрічати того пацієнта без затримки. Тому швидше для вашого родича буде, якщо це транспортування буде здійснено силами екстреної медичної допомоги.
Що робити, коли ти сам відчуваєш такі симптоми? Скільки часу вони тривають, чи може бути втрата свідомості і як встигнути хоча б когось повідомити, на що потрібно звернути увагу, чи можуть бути якісь такі передвісники, які можуть натякати на те, що може статися невиправне?
Суттєвих передвісників як таких не існує. Якщо пацієнт знає, що він в категорії ризику, що він має артеріальну гіпертензію, некоригований цукровий діабет, атеросклероз, порушення серцевого ритму, якщо він знає, що апріорі може мати ті ускладнення – інсульт, інфаркт тощо, він напевно мусить мати в своєму смартфоні кнопки швидкого виклику на такий випадок – сестри, доньки, мами, тата тощо. Треба домовитися з членами сім’ї: якщо людина набирає якийсь швидкий виклик і не відповідає, значить, там щось сталося, треба діяти, викликати туди швидку допомогу чи їхати самому.
Як таких передвісників немає, можливо, ви маєте на увазі те, що називається в народі передінсультними станами чи транзиторними ішемічними атаками. Не всі порушення мозкового кровообігу виливаються в інсульт. Інсульт – це те, що сталося, ділянка мозку постраждала, зруйнувалася, втратила свою функцію на тривалий час. Бувають минущі порушення мозкового кровообігу, тобто сталась та ж сама закупорка судини тромбом, але організм впорався, та бляшка з током крові пішла далі, проминула звужену ділянку судини, кровотік відновився.
Читати ще: «Не варто намагатися встановити собі діагноз шляхом запиту в GOOGLE», – невролог з Луцька
Але в ту коротку мить, в тих кілька хвилин, поки кровотік був припинений, з’явилися симптоми. Вони можуть бути короткочасними, минущими. Це називається минущі порушення мозкового кровообігу, або транзиторні ішемічні атаки. Якщо це з вами сталося, це величезний червоний прапорець, такий дзвіночок, який змусить вас теж звертатися негайно до лікаря. Можливо, якщо минулося, це не означає, що ви вже викликатимете бригаду екстреної медичної допомоги, але змушені будете звернутися найближчим часом до вашого сімейного лікаря чи до невролога.
Це буде симптом, який вас змусить звернутися до лікаря, тому що навіть якщо симптоматика минулася, ризик повторних подій вже великого інсульту в тому ж судинному басейні надзвичайно великий. До 30-40% таких пацієнтів впродовж наступного місяця будуть мати великий інсульт, особливо без лікування і дообстеження.
Цей стан називають мікроінсультом?
Інсульт не поділяється на мікро і макро, інсульт – це інсульт, сталася катастрофа, ділянка тканини мозку зруйнувалася, втратилась функція. Мікро і макро можна виставити за результатами МРТ, КТ. Якщо воно ще маленьке, лакунарне, то можна
говорити умовно, це не є медичний термін про мікроінсульт. Те, про що ми говоримо, – це транзиторна ішемічна атака, минуще порушення. Тобто симптоми виникли, але кровотік відновився, на щастя, мозок не встиг постраждати остаточно, але потрібно йти до лікаря, тому що це вже дзвіночок. Вам просто пощастило і дай Боже, пощастить наступного разу й не виллється в інсульт, якщо ви вчасно звернетесь по допомогу.
Далі потрапили у лікарню...
Потрапили у лікарню. Наразі в Луцькій міській клінічній лікарні найбільше неврологічне відділення у місті – на 65 ліжок. Зараз у зв’язку з коронавірусом їх кількість скорочено. У нас працюють палати інтенсивної терапії з цілодобовим моніторингом стану пацієнтів, життєво важливих функцій, з централізованою подачею кисню. Але головне не приміщення, а навчений персонал, який вміє і робить в найгострішому періоді інсульту для пацієнта все за європейськими, канадійськими, американськими протоколами. Ми наразі лікуємо інсульти, які потрапляють до нас в терапевтичне вікно, коли ми можемо щось зробити, так, як лікуються у всьому світі.
Доказова медицина говорить про те, що кардинально вплинути на ішемічний інсульт ми можемо в дуже короткий проміжок часу. Жодними примочками, жодними ліками ми кардинально не змінимо ситуацію, доки не заберемо те, що механічно заважає току крові. Уявіть трубу в себе у раковині. Ми спочатку наливаємо туди «Кріт», якісь інші хімікати, які безпосередньо вплинуть на місце засмічення, щоб воно роз’їло і пропустило воду. Абсолютно так само, грубо механістично, але ми діємо при інсульті.
Є зараз єдиний доказовий препарат – альтеплаза «Актилізе». Він є безплатним наразі для наших пацієнтів. Його можна ввести в перші чотири з половиною години з моменту виникнення симптомів. Це збільшує шанс пацієнта на розчинення того тромба, відповідно, збільшує шанс пацієнта на виживання. І що головне – навіть якщо людині не стає суттєво ліпше об’єктивно клінічно в момент введення препарату, є зараз світові дослідження, які свідчать про те, що через три місяці в тих пацієнтів, яким було введено той препарат (процес називається тромболізисом, розчинення тромба), вихід надалі буде ліпший, ніж в тих, кому не провели таку процедуру.
Читати ще: «Сучасна медицина дає можливість бачити проблеми і виявляти їх досить вчасно», – нейрохірург з Луцька
Можливість проведення тромболітичної терапії в нас є, ми це робимо, нарощуючи темпи. Звісно, це ще не те, що нам хотілося б робити за об’ємами. Проблема в тому, що у світі кількість тромболізисів в загальному числі інсульту – це 15% таких пацієнтів. У нас по країні це взагалі 0,2-0,5%, в хороших клініках – до 1%. Ми цього місяця вже провели сім тромболізисів.
Враховуючи кількість пролікованих у нас інсультів, важко робити якісь висновки в таких коротких проміжках, але ми говоримо, що вже виходимо на 1% тромболізису, а з часом намагатимемося дійти до європейських цифр. Це робить кожен ургентний невролог, кожен ординатор нашого відділення.
Хотілось би почути про профілактику та фактори ризику, на що звертати увагу, чи важливу роль відіграє харчування, чи є хвороби, які провокують інсульти.
Інсульт – це кінцева точка дуже багатьох захворювань. Тобто він не береться нізвідки, не береться в апріорі здорової людини. До того, щоб у вас виник інсульт, ви мусите мати певний перелік хвороб чи певний перелік станів. Усі фактори ризику можемо поділити умовно: ті, на які ми можемо вплинути, і ті, на які не можемо.
Ми не можемо вплинути на вік. Кожен наступний рік додає нам шансів мати інсульт. Ми не можемо вплинути на стать. Можемо вплинути на деякі наші життєві звички. Куріння – катастрофа в Україні, це фактор, який провокує атеросклероз, утворення бляшок в просвіті судин, які в результаті призводять до того ж перекривання судин і до ішемічного інсульту. Вживання алкоголю асоціюється з підвищенням тиску, розривом судин і з підвищеним рівнем крововиливів у таких пацієнтів.
Харчування – стандартне для всіх серцево-судинних захворювань. Ми говоримо про середземноморську дієту з обмеженням тваринних жирів та віддаванням переваги поліненасиченим жирним кислотам, обмеження вживання солі до двох грамів у всіх стравах впродовж дня і достатній об’єм рідини, випитої впродовж доби для того, щоб забезпечити плинність крові.
Щодо тих хвороб, які можуть призвести до інсульту, то артеріальна гіпертензія – фактор №1. Чомусь так складається, що багато пацієнтів отримують гіпотензивні ліки, приймають ніби препарати від тиску. Коли починаєш розбиратися, з’ясовується, що застосовують їх нерегулярно, приймаючи багато років поспіль, не звертаються повторно до своїх сімейних лікарів, до кардіологів для коригування дози, для заміни препарату. Бувають ситуації, коли вони приймають неадекватну дозу, неадекватну кратність прийому препарату і, відповідно, багато пацієнтів з підвищеним тиском.
Читати ще: Золоті руки лікаря + сучасне обладнання = здорова дитина: формула успіху волинських хірургів
Нормальний тиск – 130 на 80. Якщо ви в себе вдома у звичних умовах кілька разів поспіль вимірюєте тиск, вищий за 130 на 80, будь ласка, підіть до сімейного лікаря і підберіть адекватну щоденну терапію для лікування того стану і дотримуйтесь рекомендацій з періодичним подальшим контролем.
Вищий рівень – порушення жирового обміну. Атеросклероз – це не тільки те, що ми їмо, коли говоримо про дієту. Є генетичні фактори ризику, утворення холестерину, інших жирів, які формують разом з холестерином атеросклеротичні бляшки. Якщо члени вашої родини мали серцево-судинні захворювання, ви, найімовірніше, генетично маєте схильність або до артеріальної гіпертензії, або до атеросклерозу. Підіть до сімейного лікаря, здайте ліпідограму – це аналіз крові на рівень холестерину, ліпопротеїдів,жирів різних фракцій. Сімейний лікар зможе дати вам рекомендації щодо дієти. Якщо дієта не спрацює, щодо медикаментозного лікування.
Далі – захворювання серця, особливо хочу зупинитися на миготливих аритміях, на фібриляціях передсердь. Чомусь багато пацієнтів, навіть апріорі з рекомендаціями кардіологів, є в групі ризику. Фібриляція передсердь, миготлива аритмія збільшують ризик інсульту в п’ять разів порівняно з тими людьми, які їх не мають. Тому що коли серце скорочується неритмічно, маємо гемодинамічні порушення руху крові в його порожнинах з утворенням тромбів і, відповідно, з виходом тих тромбів у великі судини. Передусім – в судини головного мозку.
Якщо у вас є відчуття неправильного серцебиття, перебоїв у роботі серця – постійних чи періодичних нападоподібних, зверніться до вашого сімейного лікаря, зробіть кардіограму, за потреби поставте холтер – це добове моніторування ЕКГ, зафіксуйте ту аритмію і підберіть лікування. На сучасному етапі є кілька препаратів, які навіть не потребують якогось лабораторного контролю, але які ви будете приймати щодня і це знизить ризик повторних інсультів на 60-70%.
Підібравши адекватну профілактичну терапію на першому етапі в сімейного лікаря, абсолютно ймовірно знизити ризик інсульту, інфаркту чи іншої серцево-судинної катастрофи від 50 до 80%. Я думаю, що це суттєві цифри. Наше населення чомусь завжди розуміє дуже цифри і ціни, оскільки ми живемо в таких умовах. Здається, важко піти купити щось з хороших гіпотензивних препаратів, не завжди можливо купити препарати для розрідження крові, бо це здається дорого, якщо препарат коштує 800-900 гривень. Якщо ми розділимо цю упаковку на день і будемо розуміти, що нам для профілактики на день треба 100 гривень, а якщо станеться катастрофа і день реабілітації в приватному реабілітаційному центрі буде коштувати 3-4 тисячі гривень, хіба це співмірні цифри?
Чи збільшився до вас потік пацієнтів з інсультами під час пандемії?
Так. Ще під час першої хвилі було показано, що COVID сприяє гіперкоагуляції, тобто підвищеній загортальній здатності крові з тромбоутвореннями будь-де. Не стали винятком і судини, що кровопостачають головний мозок. Тому кількість постковідних ішемічних інсультів збільшилася. Ми мали практику в нашому відділенні після першої хвилі, коли з восьми пацієнтів у палаті інтенсивної терапії було п’ять постковідних ішемічних інсультів.
Це ми говоримо тільки про ішемічні інсульти. А наше відділення спеціалізується на лікуванні всіх невідкладних гострих неврологічних станів. Ми мали постковідні невропатії, тобто ураження периферичних нервів, артропатії, міопатії тощо. І, звичайно, є амбулаторний потік постковідних пацієнтів, коли лавиноподібно наросли тривожні, панічні, емоційні розлади, розлади сну. Я думаю, що ця хвиля накриє неврологів амбулаторних, сімейних лікарів, вона вже починає нас накривати, це ще буде розтягнуто, на жаль, в часі.
Що порадите тим, хто переніс COVID, та й тим, хто не хворів? Як часто потрібно відвідувати невропатолога?
Пострадянська установка, що потрібно лягти двічі на рік в лікарню і прокапатись для профілактики – міф. Капання не рятує і не профілактує. Профілактують контроль тиску, атеросклерозу, контроль серцевого ритму, уникнення шкідливих звичок і адекватне фізичне навантаження. Ми говоримо про 150 хвилин впродовж тижня активного аеробного навантаження. Ось це профілактика, все решта – це профанація.
Якихось чітких термінів немає. Ми говоримо зараз про ранню реабілітацію тих пацієнтів, які перенесли інсульти. Вона починається в нас відразу ще в палаті інтенсивної терапії. У нас є прекрасні реабілітологи, фізичні терапевти, ерготерапевти, які працюють з нашими пацієнтами. Далі та реабілітація має бути якомога активніша і якомога триваліша. Перші три-чотири місяці це має бути безперервний процес реабілітації в стаціонарі, удома, в реабілітаційному центрі з поверненням знову в стаціонар.
А відвідування лікаря після інсульту – раз на три місяці перші пів року ми маємо проконтролювати ту ж саму ліпідограму, печінкові, ниркові показники, раз на шість місяців проконтролювати УЗД судин, подивитися, в якому стані атеросклеротичний процес, в якому стані тромботичний процес. Далі якихось чітких часових проміжків немає, все залежить індивідуально від стану пацієнта, від його факторів ризику.
Основний меседж – ми готові надавати невідкладну допомогу, ми її надаємо, ми маємо чим надати цю допомогу. Тромболізис, тромб-екстракція – вкрай дорогі для держави і для нашої лікарні методи, вони є безплатними для пацієнтів. Єдине, про що ми просимо, – приїдьте вчасно, в терапевтичне вікно, приїдьте в чотири з половиною години з моменту виникнення тих п’яти симптомів, про які ми говорили, і ми зможемо щось кардинально зробити для вас.
Знайшли помилку? Виділіть текст і натисніть
Підписуйтесь на наш Telegram-канал, аби першими дізнаватись найактуальніші новини Волині, України та світу

Коментарів: 4

К.лучанин
Показати IP
22 Лютого 2021 19:51
Хороше інтервю!!! Лікар з хорошою кваліфіккацією. Але я б хотів лише зауважити, що встановити інсульт на етапі виникнення може не кожен лікар. Інсульт дуже підступна хвороба і косить всіх. Мені колега розповів свою біду з інсультом про який і не здогадувався Були скарги на біль між лопатками на спині. Швидка забрала у міську лікарню (це був вихідний день ). У приймальній зробили кардіограму.- в нормі. Тиск був трохи завищений. Скарг на серце не було. Мова чітка, немає порушень координації, але турбував не сильний біль, трохи давило між лопатками. Приймальня його скеровує у кардіологію(???) на 3-й поверх де йому дають 3 уколи.на ніч і все. До ранку у чоловіка відняло ноги!!! Отак його лікували у кардології .Лікаря немає, лікування немає! Чоловік був без лікування майже добу. Оперативний час лікування 2-год. був втрачений з вини лікарів бо скерували не те відділення!!! Лише у неврології ,куди потім перевели почалось справжнє лікування і був поставлений діагноз інсульт і займалась цим Білецька. Якби його вчасно полікували і відразу у НЕВРОЛОГІЇ , то він каже що вже грав би у футбол. а так ходить ледве з паличкою. А виписали з лікарні неходячим.

небайдужий
Показати IP
27 Лютого 2021 11:10
українська медиина в дуже жалюгідному стані. Безкоштовної вже не існує, а платна не всім по кишені. Але бда в тому що врачі (врач від російсього слова ВРАТЬ), а їх багато, а докторів май же не має, не відповдають за свої помилки, при цьому ще й хватає совісті брати гроі за таке лікування. Кваліфікація сімейних врачів не відповідає призначенню смейного, в основному це бувші терапевти. А сімейний має зната значно більше. По рівню медичного забезпечення Україна зрівнялася з відсталими африканськими державами, а пнемося в культурну, цмвілізовану Европу! Завдяки такій медицині українська нація має шанси щезнути.

Вона до небайдужий
Показати IP
2 Травня 2021 07:10
Сімейний лікар-це як тракторист-машиніст широкого профілю.

Лучанка
Показати IP
9 Листопада 2021 20:22
Лікуємо в цьому відділенні батька, та реальність інакша, ні кваліфікованого персоналу, ні догляду, ні безкоштовної медицини (
Сільський будинок культури в Луцькому районі відремонтують
Сьогодні 21:00
Сьогодні 21:00
На Волині попрощались з воїном Павлом Герасимчуком
Сьогодні 20:21
Сьогодні 20:21
Планувала заробляти 600 грн на день: у Запоріжжі жінка віддала сина «в оренду» для жебракування
Сьогодні 20:02
Сьогодні 20:02
На Волині призначили нового представника Омбудсмана
Сьогодні 19:43
Сьогодні 19:43
Паліса – про загрозу з Білорусі: «Для провокації потрібне угруповання сил, якого зараз немає»
Сьогодні 19:05
Сьогодні 19:05
У Луцьку оголосили фотоконкурс до Дня вишиванки
Сьогодні 18:46
Сьогодні 18:46










.jpg)
















Додати коментар:
УВАГА! Користувач www.volynnews.com має розуміти, що коментування на сайті створені аж ніяк не для політичного піару чи антипіару, зведення особистих рахунків, комерційної реклами, образ, безпідставних звинувачень та інших некоректних і негідних речей. Утім коментарі – це не редакційні матеріали, не мають попередньої модерації, суб’єктивні повідомлення і можуть містити недостовірну інформацію.